手術支援ロボット導入病院特集

病院の実力2021 > 手術支援ロボット導入病院特集
人工関節置換術では、痛みからの解放のみならず術後のQOLやADLを、いかにこれまでの生活水準に近づけられるかが期待されています。そのためには、人工関節を正確に設置することが重要であり、この分野においてはロボット技術を応用した手術が期待されています。
2018年整形外科では日本初のロボティックアーム手術支援システムとなる「Mako(メイコー)」による人工関節手術が開始。2019年には股関節および膝関節の人工関節全置換術が保険適用で受けられるようになりました。手術支援ロボットを導入している病院を特集します。
人工関節が必要となる主な疾患
股関節や膝関節に問題が生じると、動きが悪くなり、歩くときなどに痛みが出て、日常生活に支障をきたします。人工関節置換術は、関節のいたんだ部分を取り除き、人工の関節に置き換える手術で、他の治療法と比べると「痛みを取る」効果が大きいのが特徴です。この人工関節置換術が適応となるような主な疾患としては、次のような病気があります。
① 変形性膝関節症/股関節症
変形性膝関節症は、膝のクッションとして働いている関節軟骨が加齢などに伴いすり減っていくことにより痛みや腫れなどが生じる病気です。変形が進行すると階段の昇り降りや正座が困難になり、日常生活にも支障を来たすようになります。変形性股関節症も膝と同様、軟骨の破壊や骨の変形によって生じます。最初は、歩き始めなどに足の付け根に痛みを感じる程度ですが、進行すると持続痛や夜間痛が見られます。また、長時間の歩行にも支障が出るようになります。
② 関節リウマチ
関節に炎症が起こり、腫れて痛む病気です。関節を覆っている関節包の内側にある滑膜が炎症を起こして増殖し、骨や軟骨が徐々に破壊され、立ち座りや階段の昇り降りの動作がスムーズにできなくなったり、歩くことも困難になります。股関節・膝関節のいずれも症状が進行すると、人工膝関節全置換術等の手術療法の適応となります。
他にも、特発性大腿骨頭壊死症や、外傷性関節炎などが人工関節の適応になることがあります。
人工関節置換術とその進化
保存療法での改善が限定的と診断される場合、患者さんの症状だけでなく、年齢や筋力、運動量、職業などを総合的に勘案し、人工関節置換術が適応となります。人工関節置換術とは、傷んだ関節を取り除き、人工関節に入れ替える手術のことで、全身麻酔下で行われます。人工関節の耐用年数は一般的に20~30年程とされており、60歳以上の高齢者に向いていますが、症状によってはQOL向上のためにより若い年齢で手術を行うケースも見られます。
従来の人工関節置換術では、X線検査などで患部の状態を平面的に確認し、医師自らの経験のもと術前計画を立てて手術を行ってきましたが、近年はCT(コンピュータ断層撮影)検査で得られた豊富なデータに基づき、赤外線モニタで患部を正確に計測しながら行う「ナビゲーション手術」が広がってきました。さらに2019年からはロボティックアームを用いた人工関節手術が保険適用になり、人工関節を的確な位置や角度に設置することで、術後関節機能の早期回復が期待されています。
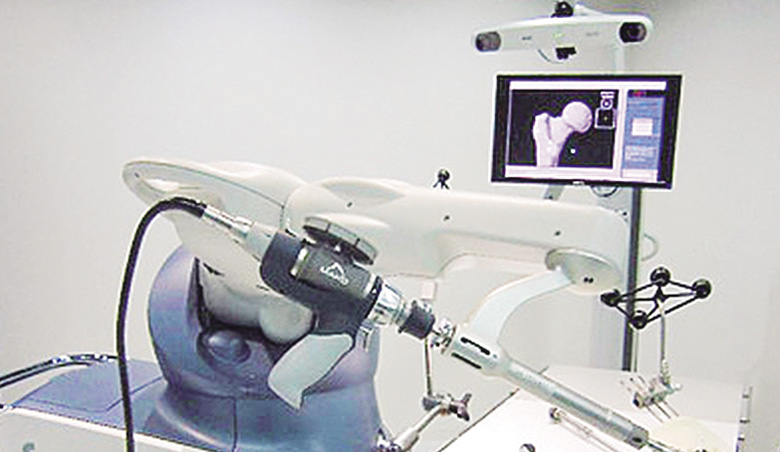
人工関節のロボット手術 主な特長
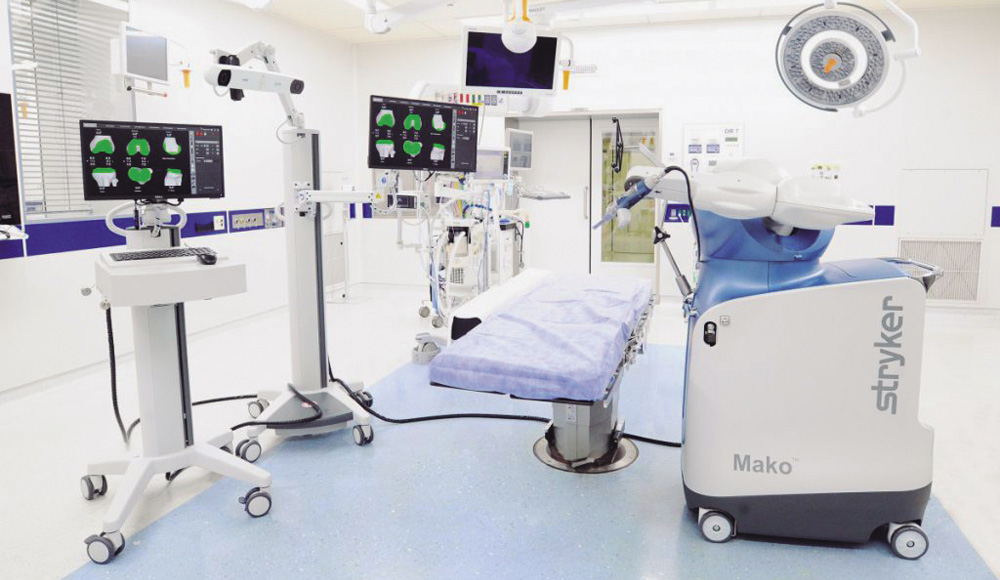
手術支援ロボットによる人工関節置換術では、患者さんそれぞれの3Dデータを基に、ロボティックアームが医師の執刀をサポートします。これにより、人工関節のサイズ設定や設置位置、骨を削る深さや角度などを術前の計画どおりに進めることができます。2019年夏に日本で最初に保険適用となった手術支援ロボット「Mako(メイコー)システム」は、これまで世界29か国で40万例以上の人工関節手術を行っています。CTデータから得られる豊富な情報をもとに作成した術前計画を、手術中にコンピューターが常時計測。関節の周辺にある血管や神経などを温存するため、音による警告に加えて、アームをロックするなどの物理的制御を行い、安全性を高めています。
| 手術支援ロボット導入病院 | |
| ①【北海道】 えにわ病院 | ②【大阪】 住友病院 |
| ③【兵庫】 神戸海星病院 | ④【福岡】 川﨑病院 |
| ⑤【熊本】 熊本機能病院 | ⑥【愛知】 吉田整形外科病院 |
| ⑦【鹿児島】 米盛病院 | (掲載順) |





